آفت دهانی چگونه درمان میشود؟
دکتر فرزاد نظری
متخصص بیماریهای دهان فک و صورت
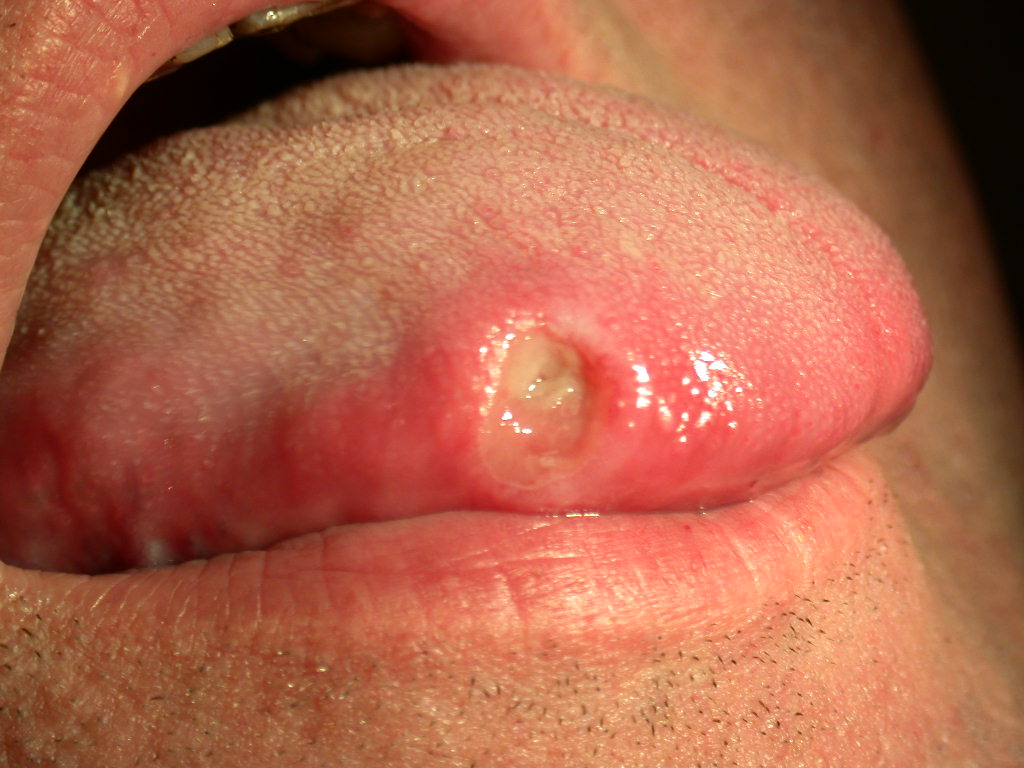
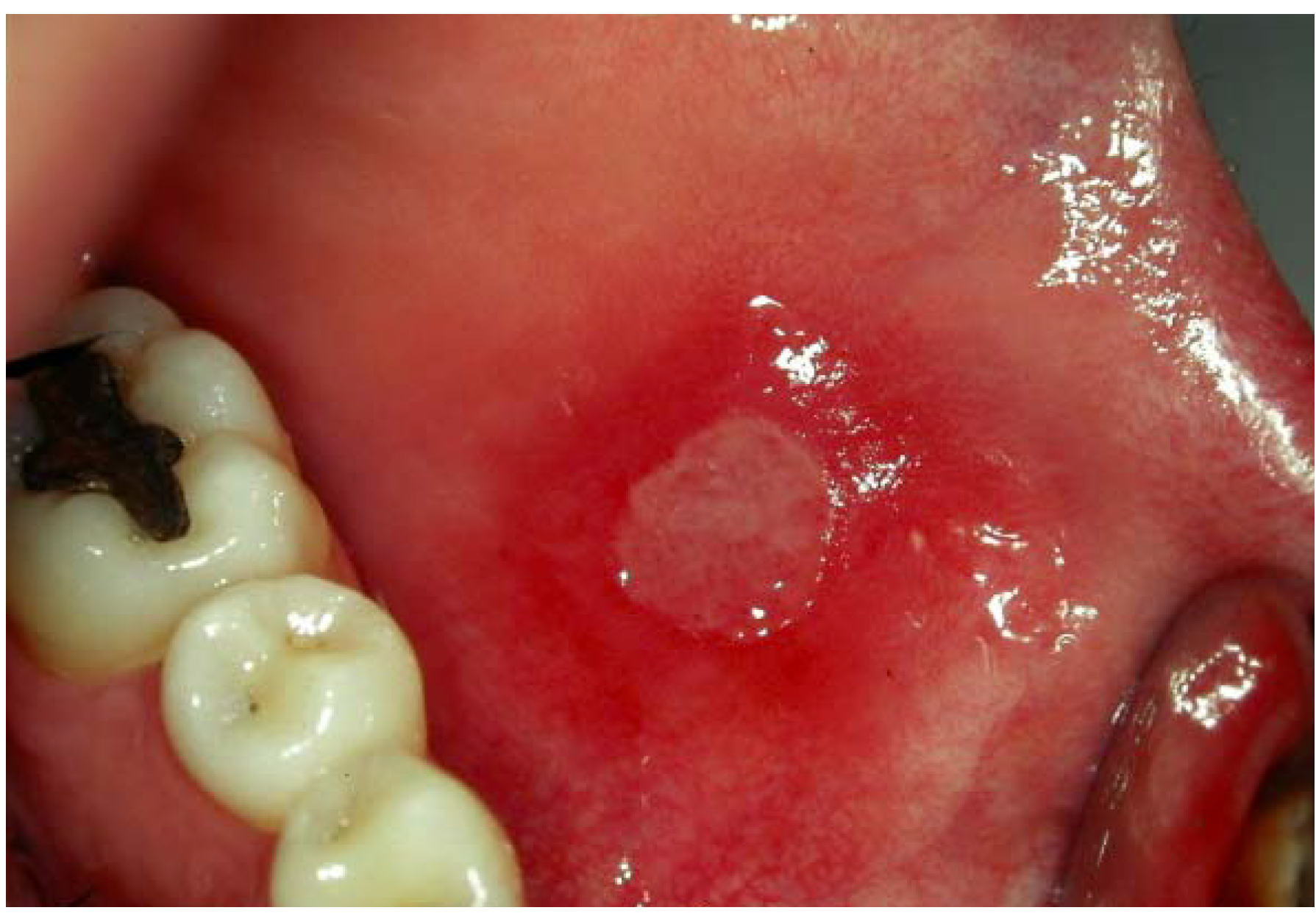
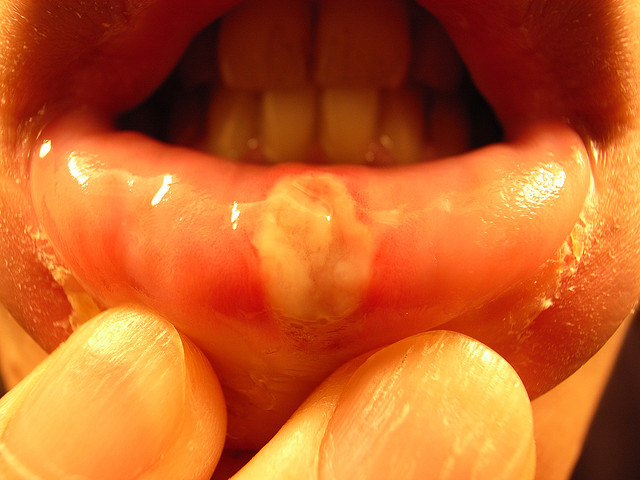
کمتر کسی است که گرفتار آفت دهانی و مشکلات و عوارض ناشی از آن نشده باشد. یک زخم دردناک که ناگهان و بیمقدمه در گوشهای از دهان ظاهر میشود و تا چند روز فرد را هنگام حرف زدن، غذاخوردن و نوشیدن میآزارد.
اما آفت چیست، چرا به وجود میآید و درمان آن چیست؟ آیا همانطور که خیلیها میپندارند هیچ درمان قطعیای برای آفت وجود ندارد؟
شاید بهتر است پاسخ به چگونگی درمان آفت دهانی را با شناخت عوامل مستعدکننده این بیماری آغاز کنیم:
عوامل مستعد کننده:
در تعداد زیادی از بیماران برخی از عواملی که غالباً مقدم بر بروز آفت هستند، شناسایی شدهاند اما هیچ یک به عنوان علت اولیه آفت مطرح نشدند، اگرچه هر یک از آنها میتوانند به عنوان یک عامل شروع کننده باشند. این عوامل عبارتند از:
۱- عوامل آلرژیک: بسیاری از مبتلایان به آفت، سابقه آسم، تب یونجه یا آلرژی غذایی و دارویی دارند. این سابقه ممکن است صرفاً یک یافته اتفاقی به علت بروز بالای آلرژی در عامه مردم باشد. ۳۹، ۴۰)) از جمله مهمترین مواد آلرژیک معرفی شده در پچ تست که میتوانند سبب بروز زخمهای آفتی شود، اسیدبنزوئیک و دارچین هستند و شکلات، آجیل، آرد محتوی گلوتن و پنیر نیز از جمله مواد غذایی مطرح شده در رابطه با آفت دهانی میباشند.
۲- استرس و عوامل روانی: عوامل روانی ممکن است ارتباط مثبت با بروز زخم آفتی داشته باشد. این میتواند به علت تاثیر بر روی سیستم ایمنی مرتبط با بروز آفت در برخی بیماران باشد. رابطه معنی داری میان افزایش اضطراب و سطح کورتیزول بزاق و بروز آفت مشاهده شده است. کورتیزول منجر به تغییر نسبت لنفوسیتهای CD۴ وCD۸ شده و ممکن است باعث کاهش کموتاکسی و فاگوسیتوز نوتروفیلها گردد.
۳- تروما: در بسیاری از بیماران، آفت به دنبال تروما (آسیب بافتی) توسط خود فرد یا اعمال دندانپزشکی ایجاد میشود. البته در صورتیکه ترومای وارده خفیف باشد ایجاد زخم نمیکند ولی در افراد مستعد باعث بروز آفت میشود به طوریکه در ۷۵% موارد ترومای موضعی، عامل تسریع کننده آفت است تروما با کاهش موضعی سد مخاطی در افراد مستعد به ضایعات آفتی، در شروع ایجاد زخم نقش دارد. اگرچه تروما ایجاد برخی زخمها را تسریع نموده و محل بروز آنها را تحت تاثیر قرار میدهد، در عین حال نقش اساسی را در علت استوماتیت آفتی به عهده ندارد.
۴- عوامل هورمونی: بروز آفت در ایام قبل از قاعدگی را میتوان به کمبود استروژن در این دوره ارتباط داد. به علاوه در عدهای از بیماران در هنگام حاملگی (سطح استروژن بالای خون)، تظاهرات آفت متوقف شده اما پس از وضع حمل حملات مجدداً شروع میشود. ابتلای بیشتر خانمها به آفت را میتوان با عوامل هورمونی مرتبط دانست.
۵- سیگار: محققین زیادی رابطه معکوس بین استعمال دخانیات و بروز آفت را ثابت کردند. که میتواند به علت افزایش کراتینیزاسیون مخاط دهان در سیگاریها باشد. چون لایه کراتین به عنوان سد دفاعی علیه هر گونه تحریک احتمالی اتیولوژیک (تروما، نفوذ میکروارگانیسمها، آلرژنها) عمل مینماید. به علاوه تعدادی از ترکیبات سیگار که از طریق سیستمیک جذب میشوند شاید دارای آثار حفاظتی علیه بروز زخمهای آفتی باشد.
درمان آفت:
درمان استوماتیت آفتی راجعه هنوز به صورت غیر اختصاصی و بر مبنای اطلاعات تجربی است. از آنجایی که اتیولوژی آن کاملاً شناخته شده نیست، پس هیچ کدام از این درمانها رضایت بخش نبودند. اهداف درمان شامل کنترل درد و التهاب و کاهش اختلال در عملکرد فرد توسط مهار پاسخهای ایمنی، کاهش دفعات عود و یا پیشگیری از ایجاد آفت جدید است. درمان استاندارد موضعی که بهبود علامتی ایجاد میکند متشکل از داروهای سنتتیک و طبیعی شامل ضد دردها، بیحس کنندهها، آنتی سپتیکها، عوامل ضد التهاب غیر استروئیدی و استروئیدها، سوکرالفیت، محلولهای تتراسایکلین و نیترات نقره می- باشد. مواد پانسمان کننده (orabase) و مخاط چسبها (mucoadhesive) نیز به کار میروند. تغییر در رژیم غذایی نیز ممکن است در طرح درمان مد نظر قرار گیرد. بدین صورت که از مصرف غذاهای خاص که به نظر میرسد محرک ایجاد زخم آفتی جدید باشند و یا مدت زمان بهبودی را افزایش میدهند باید اجتناب کرد از جمله این غذاها آجیل، شکلات، عصاره میوهها، نوشابههای الکلی و کربنات، غذاهای اسیدی، شور، سخت و تند میباشند. به علاوه به دلیل آنکه دترجنتها وسورفکتانتها میتوانند سبب تحریک شوند لذا از مصرف فرآوردههای بهداشتی (خمیر دندان، دهانشویه، خوشبوکننده) محتوی سدیم لوریل سولفات در دهان باید اجتناب کرد.
در موارد پیچیده (complex) شامل ضایعات آفتی بزرگ یا متعدد که ضایعات جدید به محض بهبودی ضایعات قدیمیتر ایجاد میگردند، موارد مقاوم به درمانهای موضعی و یا موارد مرتبط با بیماریهای سیستمیک، درمان سیستمیک مطلوب میتواند از بین طیف وسیعی از تنظیم کنندههای سیستم ایمنی انتخاب شود که از جمله آنها میتوان از کلشیسین، پردنیزولون و سایرکورتیکواستروئیدها، سیکلوسپورین، اینترفرون آلفا، مهارکنندههای TNF الفا، آنتی متابولیتها، عناصر آلکیله کننده، تالیدومید و پنتوکسی فیلین نام برد.
درمانهای موضعی:
۱- بیحس کنندههای موضعی
تسکین درد میتواند با مصرف اسپری، ژل و یا محلول لیدوکائین موضعی ۲%، خمیرهای دندانی چسبنده پولیدوکانول (یک بیحس کننده موضعی و ضد خارش است که با نام تجاری Asclera در بازار عرضه شده است.)، بنزوکائین، الگزیر دیفنهیدرامین و یا دیکلونین هیدروکلراید ۵/۰% برای چند دقیقه قبل از مصرف غذا به صورت دهانشویه، صورت گیرد. دهانشویه بنزید آمین- هیدروکلراید، فقط در تسکین موقت درد زخمهای آفتی موثر است اما تاثیری بر روند التیام آن ندارد. برخی از خمیرها و ژلها می- توانند سطح ضایعه را بپوشانند و سد محافظتی را در مقابل عفونت ثانویه و تحریک مکانیکی به وجود آورند. نکات ضعف مصرف این مواد در مورد زخمهای بزرگ وزخمهایی که در خلف دهان قرار دارند میباشد که کاربرد این فرآوردهها را با مشکل روبرو میکنند. نگه داشتن این مواد روی لب و زبان که با حرکت دائمی خود سبب پاک شدن این مواد میشوند کار مشکلی است. علیرغم این عیوب اکثر این فرآوردهها در کنترل علامتی آفت دهانی مفیدند.
برخی از این ژلها، محتوی سالیسیلات هستند که اثر ضد التهابی غیر اختصاصی داشته و درد و تحریک زخم را کاهش میدهند.
ترکیبات دیگر شامل تتراسایکلین موضعی در ترکیب با پولیدوکانول و محلول دهانشویه بنزوکائین و ستیل پریدینیوم کلرید به عنوان ترکیب فعال میباشد.
۲- درمانهای ضد میکروبی
دهانشویههای محتوی ترکیباتی که به طور خفیف اثر ضد میکروبی دارند، میتوانند استفاده شوند، که به علت پیشگیری از ایجاد عفونت ثانویه میکروبی، بهبود زخمهای آفتی تسریع مییابد. تحقیقات نشان دادهاند که استفاده از دهانشویههای حاوی کلرهگزیدین بر روی آفت میتواند مفید باشد. سایر اشکال کلرهگزیدین ژلهای دندانی و اسپری حلقی است.
تری کلوزان یک ماده ضد باکتریال وسیعالطیف است که خصوصیات ضد میکروبی، ضد التهابی و ضد دردی دارد. درحال حاضر خمیردندان و دهانشویه آن در دسترس میباشد.
کاربرد آنتی بیوتیکها روش موثری در تسکین علایم ناشی از عفونت ثانویه در زخمهای آفتی میباشد. درمان موضعی با تتراسایکلین میتواند به طور موثری درد و مدت زخم آفتی را کاهش دهد. تتراسایکلین علاوه بر محدود کردن عفونت باکتریال ثانویه زخم دارای خواص ضدالتهابی نیز
میباشد. به علت PH اسیدی بیماران ممکن است احساس سوزش مختصری را تجربه کنند ولی حساسیت تماسی گزارش نشده است. بهبودی قابل توجهی با استفاده از خمیردندانهای محتوی کلر تتراسایکلین ۳% توصیف شده است.
۳- کوتریزاسیون موضعی:
این روش در گذشته کاربرد داشته است. کاربرد محلول پراکسیدهیدروژن ۵/۰%، نیترات نقره ۲-۱% و یا چسب نیترات نقره از جمله روشهای درمانی قدیمی هستند که میتوانند طول مدت آفت را کاهش دهند. کوتر شیمیایی باید توسط پزشک و یا دندانپزشک بیمار به کار رود تا از سوختگی جلوگیری شود. به علت احتمال ایجاد زخمهای مخاطی باید با احتیاط به کار روند.
۴- سوکرالفیت:
سوکرالفیت به صورت موضعی اثر پوشانندگی بر روی ضایعات زخمی دارد که به علت چسبندگی به غشای مخاطی و ایجاد یک سد محافظ بر روی آن میباشد و سبب کاهش درد ضایعات میگردد. مهمترین اثر حفاظت کنندگی مخاط توسط این دارو، به توانایی آن در فعالسازی پروستاگلاندینهای موضعی بر میگردد. سوکرالفیت موضعی در درمان زخمهای آفتی هنگامی که به میزان ml ۵ – ۴ بار در روز به کار رود، موثر است و میتواند سبب کاهش در تعداد، اندازه و میزان درد زخمها شود. از این دارو به صورت محلول جهت درمان زخمهای معده نیز استفاده میشود. (۵۲) استفاده از سوکرالفیت به صورت سیستمیک میتواند در کاهش دفعات عود به خصوص در بیماری بهجت موثر باشد.
۵- استروئیدهای موضعی:
کورتیکو استروئیدها هم به صورت موضعی و هم سیستمیک، داروی اصلی و اولیه ((mainstay درمان استوماتیت آفتی میباشند. نوع زخم، محل، تعداد و پاسخ به درمانهای قبلی، از عوامل تعیین کننده جهت شکل یا فرم تجویز، نوع دارو براساس قدرت اثر و تعداد دفعات تجویز میباشند و بر این اساس کاربردهای متفاوت خواهند داشت. این داروها به صورت موضعی میتوانند به تنهایی یا همراه با orabase تجویز شوند. در ضایعات خفیف تا متوسط آفتی بدین نحو به کار میروند که پس از هر وعده غذایی و در زمان خواب ۲ تا ۳ بار در روز مستقیماً بر روی ضایعه مالیده میشوند یا قبل از مصرف با یک ماده چسبنده (orabase) مخلوط میشوند و به کار میروند. در ضایعات بزرگتر، با قرار دادن یک گاز اسفنجی حاوی استروئید موضعی بر روی زخم به مدت ۳۰-۱۵ دقیقه تماس طولانیتر دارو فراهم میگردد. استروئیدهای موضعی علیرغم اینکه هم اثر ضد آماسی و هم ضد التهابی دارند به دلیل عوارض جانبی کمتری که نسبت به انواع سیستمیک دارند، بیشتر به کار میروند. استروئیدهای موضعی نظیر تریامسینولون استوناید و پردنیزولون (۲ بار در روز) به صورت خمیرهای دهانی فرموله شده و میتوانند جهت درمان آفت مورد استفاده قرار گیرند. به علاوه، مزایای درمانی از دهانشویه بتامتازون هم به دست آمده است. البته استفاده طولانی مدت از استروئیدها بیماران را مستعد کاندیدیازیس مینماید. ازاین رو مصرف یک عامل ضد قارچ همراه استروئیدهای موضعی با قدرت بالا پیشنهاد میشود. در بیماران مصرف کننده استروئیدهای موضعی با قدرت بالا (کلوبتازول، تریامسینولون فلوسینوناید) شدت درد و سوزش و اندازه و مدت زمان ترمیم زخمها کاهش مییابد، اما دفعات عود زخمها کاهش نمییابد.
۶- تزریق استروئید در داخل ضایعه:
این روش در ضایعات بزرگ، بدون درد یا دردناک و مقاوم به درمان و آفتهای ماژور به صورت تزریق داخل ضایعهای تریامسینولون (ml ۵/۰-۱/۰) میتواند ب
درمانهای سیستمیک:
در مبتلایان به انواع آفتهای ماژور، مینور شدید و طولانی مدت و یا با دفعات عود زیاد که با درمانهای موضعی بهبود نمییابند و یا در بیماران دارای آفتهای دهانی همراه با درگیری سیستمیک، بهتر است که از درمانهای سیستمیک استفاده شود زیرا داروهای موضعی با اثرات ضد التهابی غیر اختصاصی نتیجه بخش نیستند مگر اینکه بر روی سیستم ایمنی تاثیر عمده و واقعی بگذارند. به علت وجود عوارض جانبی متعدد این نوع درمانها، باید مصرف این داروها با احتیاط و تحت نظر پزشک باشد.
۱- کورتیکواستروئیدها:
چون بروز ضایعات آفتی اکثراً مرتبط با اختلال ایمونولوژیک میباشد بهتر است که درمان بر اساس سرکوب یا تنظیم پاسخهای سیستم ایمنی باشد. بنابراین کورتیکواستروئیدها انتخاب مناسبی هستند. پردنیزولون دهانی و یا معادل آن با دوز ۳۰-۱۰ میلی گرم در روز به مدت بیش از ۱ ماه میتواند در طول دورههای عود تجویز شود. چون حداکثر ترشح غده آدرنال mg ۷-۵ در صبح است. پس دوز کامل پردنیزولون باید به صورت یکجا و در صبح تجویز شود تا کمترین تداخل را با محور هیپوفیز آدرنال داشته باشد و عوارض جانبی آن نیز به حداقل برسد. اگر درمان قبل از یک ماه تمام شود نیازی به کاستن تدریجی از دوز استروئیدها نمیباشد. بیمارانی که دوزهای بالایی از استروئیدهای سیستمیک را طولانی مدت مصرف میکنند باید پیگیری شوند. کورتیکواستروئیدهای سیستمیک به عنوان درمان نجات بخش در بیمارانی که دفعات عود زیاد دارند و یا به درمان کلشیسین و پنتوکسی فیلین جواب نمیدهند، مطرح شده است.
۲- کلشیسین:
از جمله داروهای تنظیم کننده ایمنی با اثرات ضد التهابی است. کلشیسین تعداد زخمهای آفتی را در ۶۳% بیماران آفتی کاهش میدهد. درمان به مدت ۶ هفته و به دنبال آن استفاده طولانی مدت از دارو (mg ۲-۱ در روز به مدت چند سال) توصیه شده است. در هر حال، بازگشت ضایعات به دنبال قطع درمان شایع است. پزشک باید مطمئن باشد که روش پیشگیری از بارداری درستی قبل از شروع درمان توسط بیمار به کار میرود. درمان ترکیبی کلشیسین و پنتوکسیفیلین و پنیسیلین بنزاتین در ترکیب با سرکوب کنندههای ایمنی یا اینترفرون آلفا سودمند بوده است.
۳- پنتوکسیفیلین:
در مطالعات کنترل شده پنتوکسیفیلین (۳۰۰ میلی گرم ۳-۱ بار در روز) علیه زخمهای آفتی دهانی- تناسلی سودمند است.
۴- داپسون:
داپسون آنتی بیوتیکی است که با دوز ۱۰۰۰ میلی گرم در روز میتواند برای آفتهای دهانی و تناسلی استفاده شود. در هر حال بازگشت ضایعات به دنبال قطع مصرف دارو شایع است.
۵- تالیدومید:
در سال ۱۹۵۰ به عنوان یک داروی خوابآور غیر اعتیادآور به بازار عرضه شد. در اوایل سال ۱۹۶۰ از بازار دارویی به علت نقایص بدشکل کننده و تهدید کننده حیات در نوزادان حذف گردید ولی تحقیقات بعدی نشان داد که این دارو دارای خواص ضد التهابی و تنظیم کننده ایمنی نیز میباشد و میتواند شدت میزان بروز آفتهای ماژور را در بیماران HIV مثبت و HIV منفی کاهش دهد. مکانیسم عمل این دارو ناشناخته است. تالیدومید باید برای آفتهای ماژور شدید، هنگامی که سایر داروهای کمتر سمی قادر به کنترل زخمها نبودهاند، به کار رود. تمام پزشکانی که تالیدومید تجویز میکنند باید در برنامه (STEPS) (سیستمی برای آموزش تجویز بیخطر تالیدومید) نام نویسی کنند. همچنین بیماران دریافت کننده این دارو باید درباره روشهای کنترل بارداری مورد مشاوره قرار بگیرند و نیز دو روش کنترل بارداری بایستی به کار رود و بیمار باید ماهانه تست حاملگی را انجام دهد. سایر عوارض تالیدومید عبارتند از: نوروپاتی محیطی، از این رو درگیری گوارشی و گیجی بیمارانی که به مدت طولانی تالیدومید مصرف میکنند باید توسط مطالعات دورهای هدایت عصبی از جهت نوروپاتی محیطی کنترل شوند.
درمان با لیزر:
درمان با لیزر کم توان در کاهش شدت درد و مدت زمان بهبودی زخمهای آفتی راجعه میتواند موثر باشد. لیزر Nd-YAG سبب کاهش قابل توجه درد در همان روز اول، از بین رفتن کامل درد در روز دوم و بهبودی در روز سوم شده است.
درمان با داروهای با منشا طبیعی:
از آنجایی که درمان با داروهای شیمیایی فوق الذکر، بالقوه عوارض جانبی زیادی میتواند داشته باشد، امروزه درمانهای با منشا طبیعی بیشتر از گذشته مدنظر بیماران قرار دارد که میتواند هم به صورت سیستمیک و هم موضعی به کار رود. از جمله داروهای با منشا طبیعی موضعی عبارتند از: کوئرسیتین به شکل موضعی، گیاهان دارویی مثل بابونه، آویشن شیرازی، پرسیکا، نعناع، مورد، عرق خار شتر وگل محمدی که به صورت موضعی و دهانشویه به کار رفتهاند و همچنین درمانهای طبیعی که به صورت سیتمیک جهت کنترل زخمهای آفتی به کار رفته است شامل: ویتامین B۱۲، ویتامین C (اسید آسکوربیک) و بره موم زنبور عسل میباشند.
برگرفته از رساله تخصصی دکتر فرزاد نظری
منبع:دندانه