کوتاه درباره عفونتهای ادنتوژنیک
دکتر فاضل اکبری
دندان پزشک
عفونتهای ادنتوژنیک به عفونتهایی گفته میشود که منشا آنها دندانها هستند، که به همین دلیل به آنها آدنتوژنیک اینفکشن (Odontogenic Infection) گفته میشود.
فلور نرمال: عبارت است از کلونیزه شدن باکتریها در سطوح کل دهان و مجاری گوارشی است، که یک سری از این باکتریها برای ما مفید هستند، به دلیل اینکه از رشد عوامل پاتوژنیک (باکتریهای مضر) جلوگیری میکنند. و یک سری دیگر باعث ایجاد بیماری میشوند، عدهای از آنها میتوانند باعث پوسیدگی دندانها و عدهای دیگر میتوانند باعث ایجاد بیماریهای پریودنتال شوند.
اگر باکتریها هم از طریق پالپ به ناحیه پری اپیکال وارد شوند و یا اگر از طریق پاکت پریودنتال به بافتهای عمقی نفوذ کنند میتوانند باعث عفونت ادنتوژنیک شوند. پس این دو مسیر، مسیرهایی هستند که باعث به وجود آمدن عفونتهای ادنتوژنیک میشوند.
در واقع هم باکتریهای هوازی و بیهوازی و هم ترکیبی از این دو باعث ایجاد عفونتهای ادنتوژنیک میشوند. و این عفونتها ناشی از عوامل پلی میکروبیال (چند باکتری مختلف) است.
وقتی که این عفونت به ناحیه پری اپیکالی میرسد، از نظر انتشار متفاوت است و نحوه گسترش دربازه زمانی باعث به وجود آمدن اشکال کلینیکی مختلفی میشود.
روند این اشکال کلینیکی به ۳ شکل مختلف است که به شرح زیر است:
حالت اول: بین ۱ تا ۳ روز اول که باکتریهای هوازی وارد ناحیه میشود و باعث تورم مختصر میشود و این تورم نرم و فرم ژلهای مانند دارد که به این حالت مرحله اِدم گفته میشود، اندازه آن مختلف است و معمولا چندان دردناک نیست و هنوز چرک تشکیل نشده است.
حالت دوم: بعد از گذشت چند روز تورم خود به خود سفت میشود، به طوری که حالت تخته مانند یا (Board like) گفته میشود و عفونت در این حالت گسترده و مرز آن غیر قابل رویت است که به این مرحله سلولیت گفته میشود و باکتریها در این مرحله به صورت Mix (هوازی و بیهوازی) بوده و بر خلاف مرحله اِدم که عمدتا باکتریهای هوازی هستند.
حالت سوم: اگر این عفونت ادامه پیدا کند، به مرحلهای خواهیم رسید که بدن توانسته است با دفاع از خود عفونت را لوکالیزه و محدود نماید، و این حالت بعد از ۴ تا ۱۰ روز بعد از عفونت به وجود میآید و اندازه آن از سلولیت کوچکتر بوده و قوام آن نیز نرمتر است و در بعضی موارد سلولیتی دیده میشود که در مرکز آن کانونی از آبسه تشکیل شده است.
آبسه به پروسهای گفته میشود که بدن وارد جنگ با باکتریها شده و از یک طرف سلولهای خط دفاعی بدن و از سوی دیگر باکتریها کشته شدهاند و اجساد آنها ترکیباتی به عنوان چرک را به وجود میآورند، پس چرک (آمیزهای از سلولهای از بین رفته دفاعی بدن و چه باکتری است) که معمولا سبز رنگ است و دارای بوی بیهوازی آن قابل رویت است.
در واقع آبسه یک روند خوب است یعنی مشخص میکند که بدن توانسته است از پس عفونت بربیاید. و از نظر تهاجمی مهاجمترین مرحلهای که برای بیمار بسیار ناخوشایند و دردناک است همان مرحله سلولیت است که باکتریها در اوج حمله هستند.
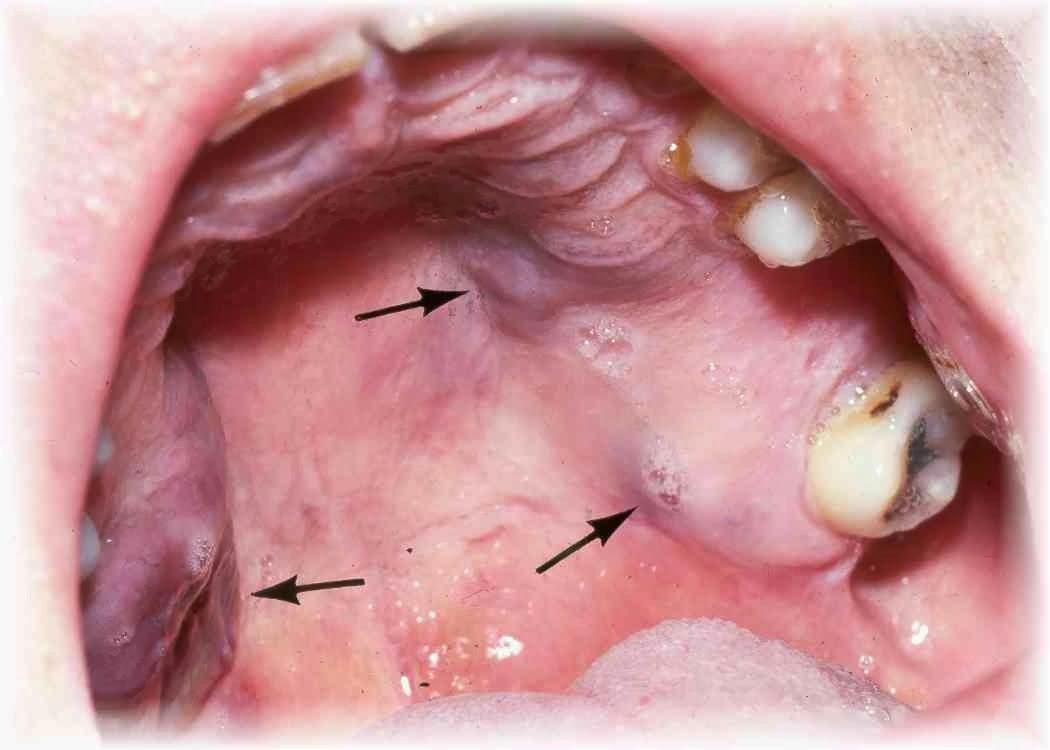
و از نظر کلینیکی زمانی این مرحله مشهود است که عفونت از مغز استخوان (بافت پری اپیکال) که در اطراف دندان وجود دارد گسترش یابد و از استخوان خارج شود.
خارج شدن عفونت از استخوان بستگی به این دارد که کدام پلیت استخوانی نازکتر است، یعنی عفونت همیشه مسیری را انتخاب میکند که کمترین مقاومت را جلوی خود داشته باشد.
عفونت در بعضی از دندانها که ریشه در مجاور پلیت باکال است (به خصوص در فک بالا) خارج میشود و وارد بافت نرم میشود و در بعضی موارد ریشه دندانها تمایل پالاتالی یا لینگوالی دارد که از آن قسمتها خارج میشود. ولی به طور عمده در فک بالا به دلیل اینکه پلیت استخوان باکال بسیار نازکتر است عموما عفونت این پلیت استخوانی را پرفوره کرده و وارد فضای وستیبولار میشود، به غیر از ریشه پالاتال مولر اول بالا که به سمت پالاتال خارج میشود.
در فک پایین به صورت دیگری دید میشود، در قدام و خلف فک پایین عمدتا پلیت استخوان باکال نسبت به لینگوال ضخیمتر است و معمولا عفونت این دندانها از پلیت لینگوال خارج خواهد شد. (این یک قانون کلی است ولی همیشه صادق نمیباشد)
مساله دیگر محل اتصال عضلات است یک سری عضلات هستند که حفره دهان را از بقیه فضاهای صورت جدا میکند که عمدهترین این عضلات عضله باکسیناتور است، که از بالا تا محدوده گونهها و ریم اوربیتال تحتانی و از پایین تا بردر تحتانی مندیبل را تحت تاثیر قرار میدهد.
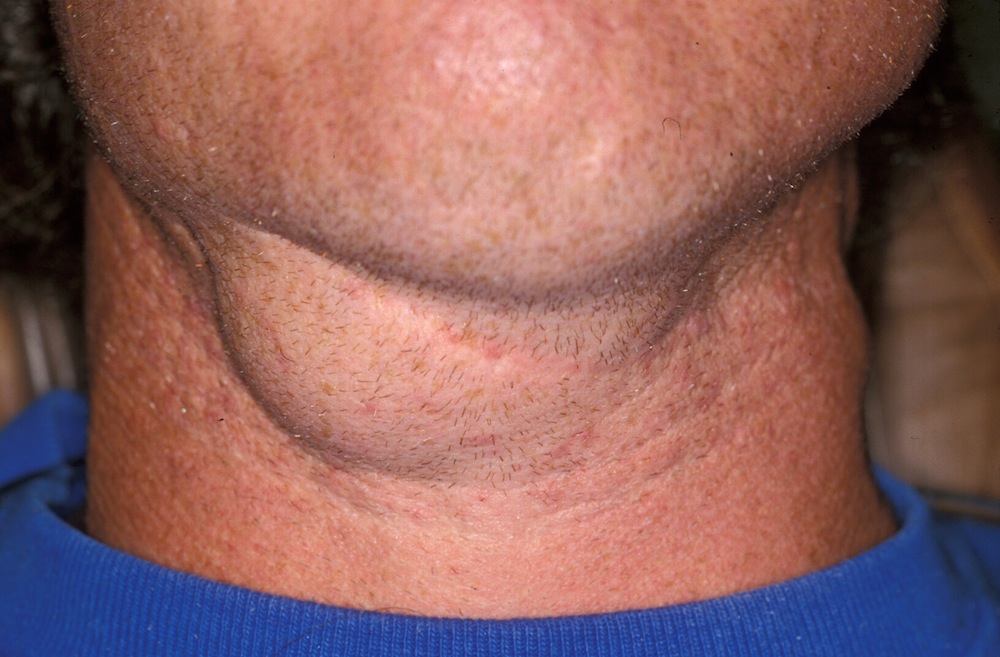
حال اگر محل اتصال این عضلات از آپکس ریشهها فوقانیتر باشد (مثلا فک بالا) عفونت به صورت داخل دهانی تظاهر مینماید، ولی اگر محل اتصال عضلات پایینتر از آپکس ریشه باشد (یعنی ریشه دندان بلند باشد و آپکس ریشه فوقانیتر از محل اتصال ماهیچه قرار گرفته باشد برای مثال ریشه دندانهای کانین) عفونت بصورت خارج دهانی و روی صورت بروز خواهد کرد.
پس دو فاکتور عمده در نحوه گسترش عفونتهای ادنتوژنیک بسیار دخیل هستند:
۱) ضخامت استخوان و محل قرار گیری ریشه
۲) محل اتصال عضلانی
چگونگی management بیمار و شرایط مرتبط با نحوه درمان بیمار دارای عفونت ادنتوژنیک:
١) اولین اصل در درمان عفونتهای ادنتوژنیک این است که تشخیص دهیم عفونت تا چه میزان حاد است، پس تعیین شدت عفونت بسیار مهم است و درمان به شدت تهاجم بستگی دارد.
٢) قدرت دفاعی بیمار باید سنجیده شود، اگر بیمار جوان باشد و بدن او میتواند از پس باکتریها بر آید باید اجازه داد بدن بیمار از خود دفاع کند ما با حذف منشا عفونت به او کمک میکنیم ولی اگر بیمار دارای قوای فیزیکی ضعیفی است روند درمان کاملا متفاوت خواهد بود. پس دانستن شرایط فیزیکی بیمار بسیار مهم است.
٣) آیا بیمار میتواند به صورت سر پایی (آنتی بیوتیک) درمان شود و یا اینکه شدت بیماری طوری است که بیمار باید بستری شود.
۴) اصول درمان جراحی: آیا بیمار میتواند با درمان جراحی بهبود یابد و follow کردن بیمار بعد از جراحی
۵) انتخاب آنتی بیوتیک
اولین قدم در برخورد با بیمار عفونی گرفتن یک تاریخچه پزشکی دقیق است.
دومین اقدام معاینه فیزیکی بیمار (صورت، اعصاب کرانیال و مخاط و…) است.
سومین اقدام درخواست آزمایشات پری کلینیک (آزمایش، عکسهای رادیوگرافی و…) است.
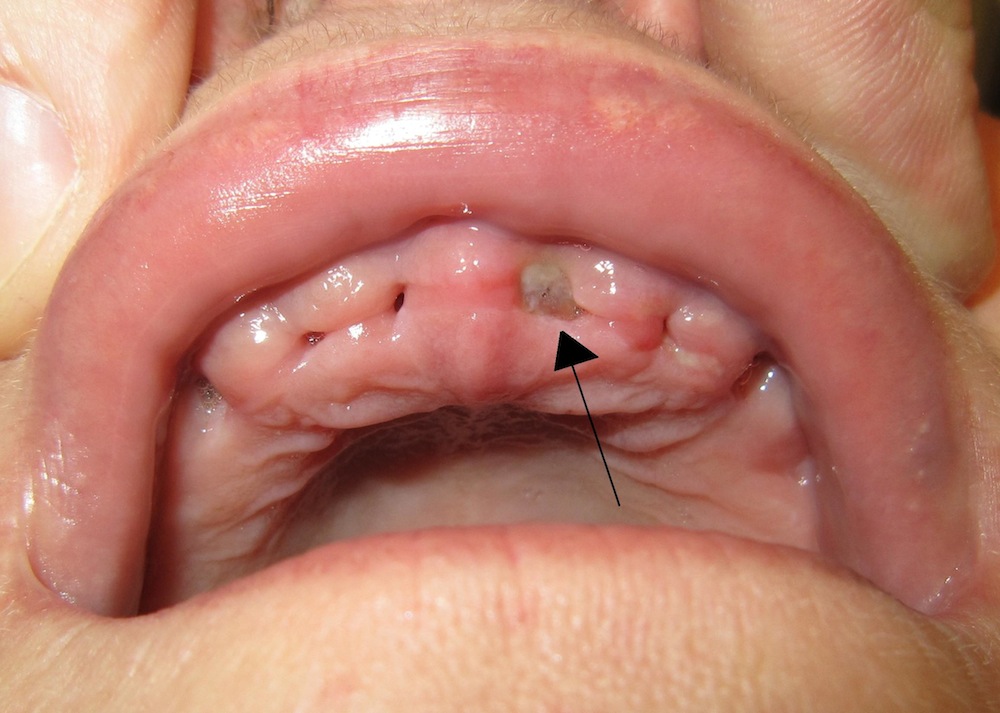
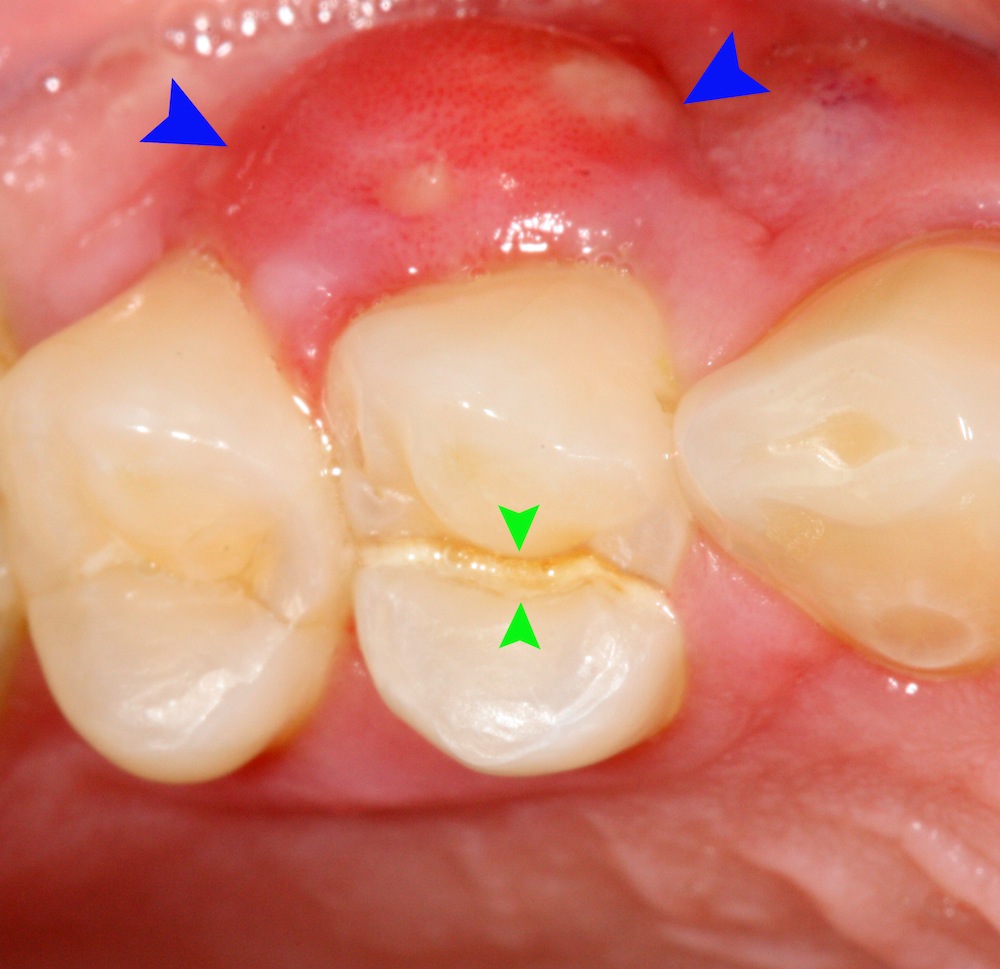
بیماران دارای عفونت آدنتوژنیک به احتمال بسیار زیاد سابقه دندان درد را دارند، و در یک معاینه بالینی دندان عامل باید تشخیص داده شود (مثلا دندانهای دارای cusp fracture و یا پوسیدگی و…)
یک دندان با ظاهر سالم عمدتا نمیتواند باعث ایجاد عفونت ادنتوژنیک شود و معمولا دندانهای پوسیده در آن مکان وجود دارد، در غیر این صورت باید به پاکت عمیق پریودنتال در آن ناحیه مشکوک شد.
مساله بعد این است که بیمار برای کنترل درد خود تا به حال چه اقداماتی انجام داده است.
نکته قابل توجه در درمان عفونتهای ادنتوژنیک این است که نهایتا چیزی که باید از پس عفونت بر آید بدن مریض است و نه آنتی بیوتیکهای تجویزی است.
فاکتورهای تعیینکننده میزان دفاع میزبان:
۱) سیستم ایمنی بیمار تحت چه عواملی ممکن است تضعیف شده باشد:
_در راس این لیست بیماری دیابت قرار دارد (شایعترین حالت ضعف ایمنی)
_بیماریهای پوستی، بیماریهای کلیوی، بیماریهای اتوایمین که این بیماران داروهای استروییدی مصرف میکنند.
_حاملگی
_سرطان
_داروهای شیمی درمانی chemotherapy Drugs
_بیماریهای مزمن کلیه
_سو تغذیه
_مصرف الکل
_مراحل پایانی ایدز
همه اینها حالتی هستند که باعث تضعیف سیستم ایمنی بدن میشوند، در نتیجه اگر بیمار یکی از شرایط فوق را داشت حتما باید با آنچه در برداشتن عامل عفونی و چه در درمان آنتی بیوتیک تراپی به صورت کاملا aggressive برخورد کنیم.
مرحله بعد تصمیم گیری درباره اینکه آیا مریض قابل درمان سرپایی هست یا اینکه باید ارجاع داده شود.
فاکتورهای ارجاع و بستری کردن:
١) تب بالا: عفونتهای ادنتوژنیک معمولا تب بالایی ایجاد نمیکنند ولی در صورت بروز تب بالاتر از ۱۰۱ درجه فارنهایت و یا ۳۸ درجه سانتی گراد بیمار باید بستری شود معمولا این حالت مرتبط با مشکل از سیستم ایمنی بیمار بوده و یا عفونت بسیار مهاجم میباشد.
٢) از دست دادن آب بدن (dehydration)، خود dehydration سیکل مبارزه با عفونت را بدتر میکند،
٣) تریسموس: به معنی این است که یکی از فضاهای جونده درگیر شده باشد، در چنین حالتی بیمار قادر به باز کردن یا بستن دهان نیست.
۴) بیماری که ظاهر Toxic دارد (Toxic appearance) یعنی تب و لرز دارد، ناخوش است یا…
۵) بیمار دارای موارد زمینهای مثل دیابت شدید کنترل نشده، بیمار دچار آریتمی قلبی، آنژین.
۶) مشکل در بلع بیمار وجود داشته باشد
٧) یکی از مهمترین عوامل بسته شدن راههای هوایی بیمار و مشکل در تنفس بیمار
٨) تورمی که خارج از فضای آلویولار باشد (فضاهای فاشیای گردنی و یا صورت درگیر شده باشد)
٩) نیاز به بیهوشی عمومی (عفونت شدید باشد و با بیحسی موضعی به نتیجه نرسیم)
١٠) درمانهای شکست خورده قبلی
درمان عفونتهای ادنتوژنیک به روش جراحی
هنگام جراحی عفونتهای ادنتوژنیک باید چند مساله را رعایت کرد:
١) بیحسی: وقتی بیمار آبسه دارد و بیحسیهای موضعی کمک کننده نیست پس باید از روشهای Fild Block و Nerve Block استفاده میکنیم و ارجحتر هستند (به دلیل pH پایین و محیط اسیدی آبسه).
داروی انتخابی در بیحسیهای مورد استفاده مپیوکایین است.
٢) بهتر است یک برش کوچک داده شود و Blunt Dissection برای بیمار انجام شود.
در جراحی دونوع Dissection وجود دارد:
الف – ُ (Sharp Dissection): بریدن بافتها از یکدیگر، پوست از عضله جدا میشود.
ب- (Blunt Dissection): در اثر کششی که به بافت وارد میکنیم و با حرکتهای خاصی بافتها خود به خود از هم باز میشوند، بدون اینکه از وسیله تیزی استفاده کنیم.
در حالت Blunt Dissection با استفاده از قیچیهایی که بسته است استفاده میشود، این قیچی به صورت بسته وارد بافت میشود و بعد قیچی را باز میکنیم، بر اثر باز شدن قیچی بافتها از هم گسیخته میشود و باز میشود ولی لبه تیز قیچی چیزی را نمیبرد. و استفاده از این روش به دلیل عدم دید مستقیم جراح است.
٣) باز کردن آبسه این است که کوتاهترین مسیر ممکن را برای رسیدن به آبسه انتخاب کنیم و مسیری باید انتخاب شود که آبسه بتواند به صورت خود به خود تخلیه شود و حتما تحت تاثیر نیروی جاذبه باشد تا راحتتر تخلیه شود.
۴) برش باید حتما در یک بافت سالم داده شود و نباید در بافت آسیب دیده برش داده شود، چون اسکار به جای میگذارد
۵) استفاده از درن یا درناژ است: به دلیل اینکه نیاز است مسیر باز باشد تا عفونت خارج شود و معروفترین درن موجود (Pen rose) است.
نیاز به تداخلات جراحی:
معمولا توصیه میشود که فقط موقع آبسه اینسیژن داده شود، چون در مرحله سلولیت، چرکی نداریم، ولی در بعض مواقع سلولیت بسیار پیشرونده است که برای بیمار بسیار دردناک است و با باز کردن سلولیت باعث کمک به بیمار میشود و ترشحات خون_ آبهای بیمار خارج شده و فشار بر روی گیرندههای عصبی کاهش میابد و محیط را به سمت هوازی شدن پیش میبریم یعنی هوا از طریق برش وارد زخم شده و از چرخه بیهوازی بودن نجات پیدا میکند.
منبع:دندانه